Centralny bezdech senny podczas terapii CPAP:
pierwsze wnioski z analizy dużych zbiorów danych
Big data to innowacyjny i obiecujący sposób na zbadanie kwestii istotnych z klinicznego punktu widzenia, zidentyfikowanie wzorców i cech choroby oraz stawianie nowych hipotez w opiece zdrowotnej. Obecnie dostępna jest ogromna ilość danych – i rośnie ona wykładniczo – z wielu źródeł, w tym z urządzeń medycznych monitorowanych za pomocą telemonitoringu, które są podłączone do baz danych i dostarczają informacji na temat działania urządzenia i stanu pacjenta.
Analiza takich danych może dostarczyć nowych spostrzeżeń i wspierać nowe koncepcje zarządzania opieką zdrowotną.

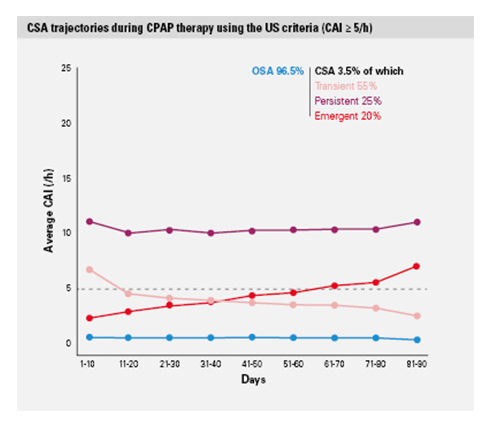
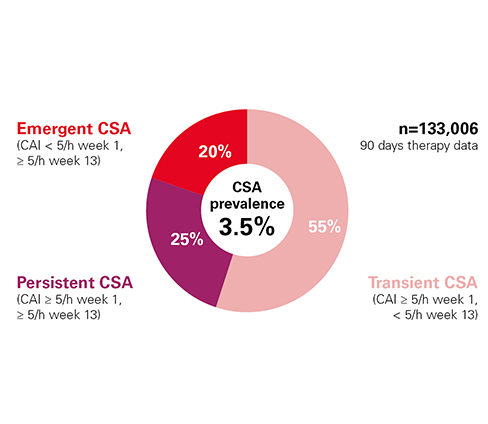
Zidentyfikowano trzy kategorie centralnego bezdechu sennego występujące podczas terapii CPAP: pojawiający się, przejściowy i przetrwały CSA.
W oparciu o analizę najnowszej generacji, rzeczywiste, zanonimizowane dane zostały wykorzystane do określenia występowania centralnego bezdechu sennego (CSA) podczas terapii ciągłym dodatnim ciśnieniem w drogach oddechowych (CPAP) u pacjentów objętych telemonitoringiem w Stanach Zjednoczonych. Analiza była w stanie zidentyfikować 3 kategorie CSA podczas terapii CPAP, które negatywnie wpływały na przestrzeganie terapii CPAP i zwiększały ryzyko jej przerwania.1
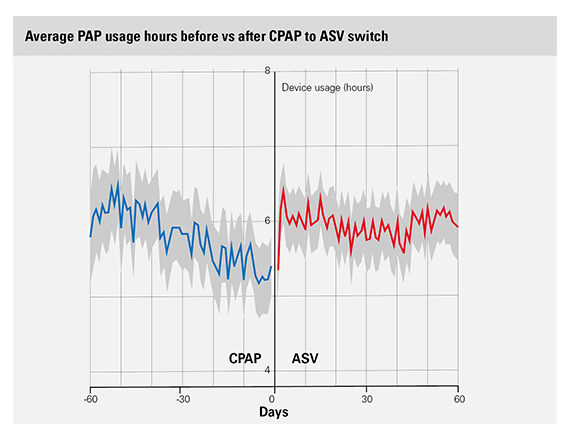
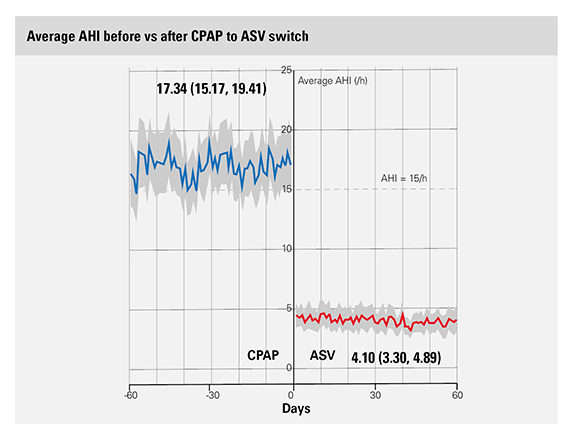
Druga analiza przeprowadzona na tej samej bazie danych wykazała, że zamiana terapii CPAP na ASV* u pacjentów z przetrwałym lub nawracającym CSA może poprawić przestrzeganie zaleceń, a tym samym potencjalnie poprawić wyniki leczenia.2
Implikacje dla praktyki klinicznej
Identyfikacja rezydualnego CSA dzięki ResScan™
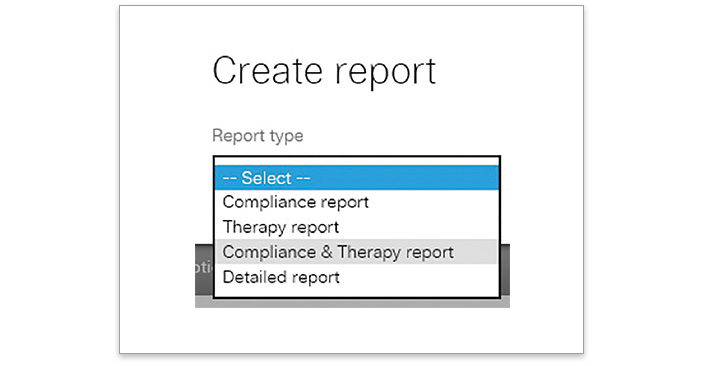
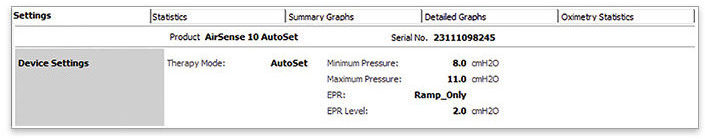
Dane statystyczne ResScan™ dostarczają wskaźników AHI, AI, CAI, Hypopnea Index (HI) i Oxygen Desaturation Index (ODI) (jeśli są używane z pulsoksymetrem), co pozwala na identyfikację rezydualnego CSA i oddechu Cheyne’a-Stokesa (CSR) podczas terapii CPAP.
- Zaloguj się do ResScan
- Przejdź do karty pacjenta
- Przejdź do „Ustawienia”
- Sprawdź, czy pacjent korzysta z terapii CPAP/APAP, sprawdzając tryb terapii.
Wykrywanie rezydualnego CSA dzięki AirView™
- Przejdź do „Statystyki”
- Wybierz ostatnie 2 tygodnie
- Sprawdź AHI i AI, aby sprawdzić, czy: AHI ≥ 15/h, AI > 5/h lub CAI > 5/h
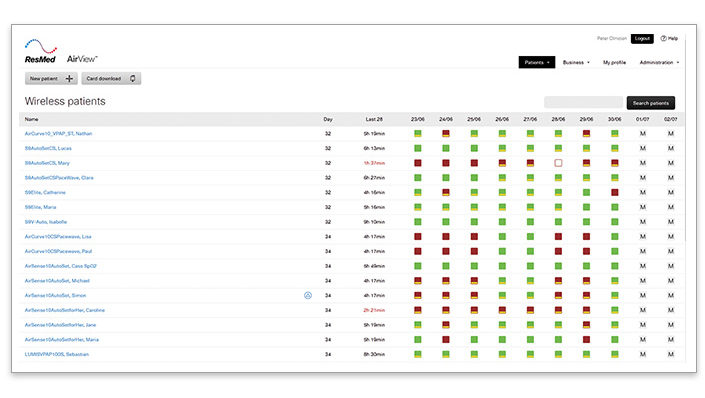
Wykrywanie rezydualnego CSA dzięki AirView™
Pulpit nawigacyjny AirView z kodowaniem kolorami umożliwia łatwą identyfikację przypadków o niskim czasie użytkowania i rezydualnego wskaźniku AHI.
Umożliwia podgląd czasu użytkowania, AHI i przecieków z ostatnich 10 dni. Przewodnik po ikonach AirView jest dostępny tutaj
Referencje:
* Terapia ASV jest przeciwwskazana u pacjentów z przewlekłą, objawową niewydolnością serca (NYHA 2-4) ze zmniejszoną frakcją wyrzutową lewej komory (LVEF ≤ 45%) i umiarkowanym lub ciężkim dominującym centralnym bezdechem sennym.
- Liu et al. Trajectories of Emergent Central Sleep Apnea During CPAP therapy. Chest. 2017;152(4):751-60.
- Pépin et al. Adherence to Positive Airway Therapy After Switching From CPAP to ASV: A Big Data Analysis. J Clin Sleep Med. 2018 Jan 15;14(1):57-63. doi: 10.5664/jcsm.6880.