Badania kliniczne NIV w POChP
Poznaj główne wyniki najnowszych badań klinicznych i ich znaczenie w podejmowaniu decyzji dotyczących leczenia i kwalifikacji pacjentów.
Rozpoczęcie NIV w POChP:
ścieżki postępowania i ocena wyników terapii
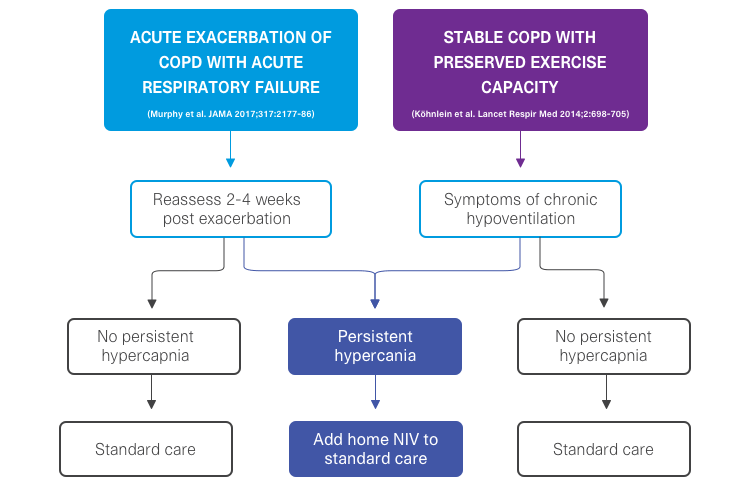
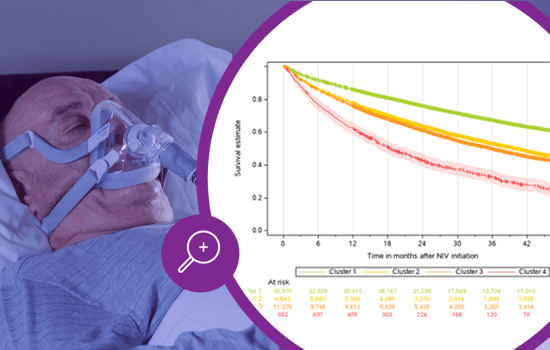
POChP jest chorobą przewlekłą o wysokiej chorobowości i trzecią najczęstszą przyczyną zgonów na świecie1. Chociaż jest to najczęstsze wskazanie do długoterminowej domowej wentylacji nieinwazyjnej (NIV), brakuje jasnych zaleceń dotyczących optymalnego czasu rozpoczęcia NIV dla różnych fenotypów POChP. W badaniu Montana przeanalizowano dane 54 545 pacjentów w celu zbadania przebiegu choroby u pacjentów z POChP przed rozpoczęciem domowej NIV w celu ustalenia, czy wcześniejszy przebieg choroby ma wpływ na efekty leczenia pacjentów.
Korzyści płynące ze stosowania NIV u pacjentów z POChP w warunkach domowych są oparte na dowodach naukowych
Badanie HOT-HMV
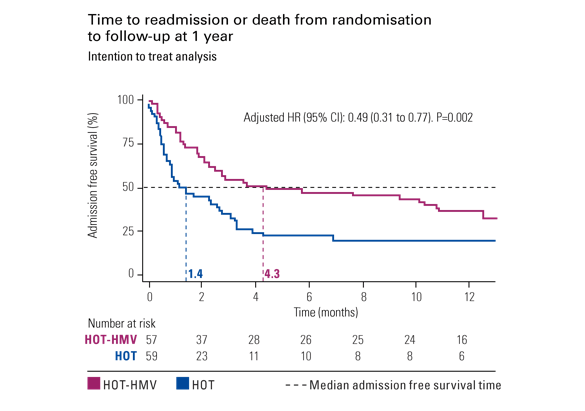
Badanie HOT-HMV2 wykazało 51% zmniejszenie ryzyka ponownej hospitalizacji lub zgonu u pacjentów z POChP z hiperkapnią leczonych nieinwazyjną wentylacją domową i tlenoterapią.
W następstwie wyników badania HOT-HMV2 przeprowadzono analizę ekonomiczną w celu oceny efektywności kosztowej terapii HOT-HMV w porównaniu z samą HOT u pacjentów z POChP w Wielkiej Brytanii z utrzymującą się hiperkapnią po zaostrzeniu zagrażającym życiu.3
Analiza wskazuje, że prawdopodobieństwo efektywności kosztowej terapii HOT-HMV wynosi 62%, na podstawie kosztu leczenia wynoszący 30 000 GBP.
Monitorowanie parametrów terapii
Monitorowanie jest niezbędne w przypadku pacjentów, u których rozpoczęto terapię NIV wysokiej intensywności. Technologia telemedyczna może to ułatwić, dostarczając dane dotyczące wentylacji, asynchronii pacjent-respirator, pomiarów gazometrii przezskórnej i innych istotnych parametrów.

Webinary z zakresu terapii niewydolności oddechowej
Pogłębiaj swoją wiedzę i poznaj opinie ekspertów, oglądając najnowsze webinary, sympozja i wywiady ze specjalistami opieki zdrowotnej i głównymi ekspertami. Obejmują one tematy i badania dotyczące leczenia niewydolności oddechowej, koncentrując się na POChP, NIV w warunkach domowych, HFT i zdrowiu cyfrowym.
Wsparcie dla badań inicjowanych przez badaczy
Resmed wierzy w potrzebę wspierania etycznych, niezależnych badań klinicznych, prowadzonych przez wyspecjalizowanych zewnętrznych badaczy.
Ta treść jest przeznaczona wyłącznie dla specjalistów opieki zdrowotnej.
Referencje:
*Jak wykazały 3- i 6-miesięczne rezultaty w zakresie jakości życia i przestrzegania zaleceń terapii.
- World Health Organization. https://www.who.int/news-room/fact-sheets/detail/chronic-obstructive-pulmonary-disease-(copd) (accessed October 27, 2023)
- Murphy P et al. Effect of Home Noninvasive Ventilation With Oxygen Therapy vs Oxygen Therapy Alone on Hospital Readmission or Death After an Acute COPD Exacerbation. A Randomized Clinical Trial, JAMA. Published online May 21, 2017. doi:10.1001/jama.2017.4451.
- Murphy PB et al. Cost-Effectiveness of Home Oxygen Therapy-Home Mechanical Ventilation (HOT-HMV) for the Treatment of Chronic Obstructive Pulmonary Disease (COPD) with Chronic Hypercapnic Respiratory Failure Following an Acute Exacerbation of COPD in the United Kingdom (UK). American Journal of Respiratory and Critical Care Medicine 2018;197:A2517
- Köhnlein T, et al., Non-invasive positive pressure ventilation for the treatment of severe stable chronic obstructive pulmonary disease: a prospective, multicentre, randomised, controlled clinical trial. Lancet Respir Med 2014;2:698-705.
- Struik FM, et al. Nocturnal non-invasive ventilation in COPD patients with prolonged hypercapnia after ventilatory support for acute respiratory failure: a randomised, controlled, parallel-group study. Thorax 2014;69:826-34.
- Vogelmeier DF, et al. Global strategy for diagnosis, management, and prevention of COPD. Am J Respir Crit Care Med 2017;195:557-82.
- Ergan B, Oczkowski S, Rochwerg B, et al. European Respiratory Society Guideline on Long-term Home Non-Invasive Ventilation for Management of Chronic Obstructive Pulmonary Disease. Eur Respir J 2019; in press (https://doi.org/10.1183/13993003.01003-2019).
- Nocturnal non-invasive positive pressure ventilation for COPD. Windisch W et al. Expert Rev Respir Med. 2015 Jun; 9(3):295-308
- Dreher M, et al. Noninvasive ventilation in COPD: impact of inspiratory pressure levels on sleep quality. Chest 2011;140:939-45