ASV oferuje istotne korzyści kliniczne*
ASV oferuje istotne korzyści w leczeniu bezdechu centralnego*, w porównaniu z innymi formami terapii PAP – w tym zmniejszenie AHI, redukcję zdarzeń oddechowych i złagodzenie senności w ciągu dnia.
Dla kogo terapia ASV* jest odpowiednia?
Każdy pacjent z frakcją wyrzutową lewej komory (LVEF)>45% kwalifikuje się do ASV.1,2,3,4 Potwierdzono, że obserwowane ryzyko śmiertelności w badaniu SERVE-HF występuje u pacjentów z LVEF ≤45%, a niekorzystne skutki ASV korelują z istniejącymi wcześniej zaburzeniami czynności skurczowej LV.5
Przed rozpoczęciem ASV należy wykluczyć obniżoną LVEF.1 Przed zastosowaniem ASV ważne jest, aby upewnić się, że LVEF wynosi >45%. W tym celu zaleca się wykonanie badania echokardiograficznego.
Stanowiska ekspertów1,2,3,4 i instytucji opieki zdrowotnej są zgodne co do tego, że pacjenci z LVEF>45% nadal kwalifikują się do leczenia ASV, jeśli istnieje kliniczne uzasadnienie dla jego stosowania. Do ASV kwalifikują się pacjenci w następujących wskazaniach1,2,3,4
- Niewydolność serca z zachowaną frakcją wyrzutową
- CSA związany z długotrwałą terapią opioidami bez hipowentylacji pęcherzykowej
- Idiopatyczny CSA lub oddech Cheyne’a-Stokesa
- Złożony/ostry/oporny CSA
- CSA po udarze niedokrwiennym.
Od maja 2015 r. francuskie i niemieckie instytucje opieki zdrowotnej uzgodniły ograniczenie przeciwwskazań do niewydolności serca z obniżoną EF ≤45%.4
Dowiedz się więcej o aparacie Resmed wyposażonym w algorytm terapii ASV: AirCurve 10 CS PaceWave.
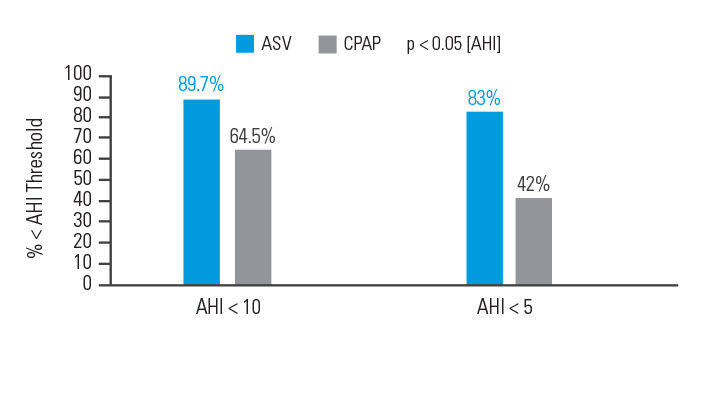
ASV lepiej niż CPAP kontroluje zdarzenia oddechowe u pacjentów z CompSA
W analizie intention-to-treat, sukces (wskaźnik bezdechu i bezdechu [AHI] < 10) po 90 dniach terapii został osiągnięty u 89,7% pacjentów leczonych ASV w porównaniu do 64,5% uczestników leczonych CPAP.6
[N = 66, prospektywne badanie randomizowane].
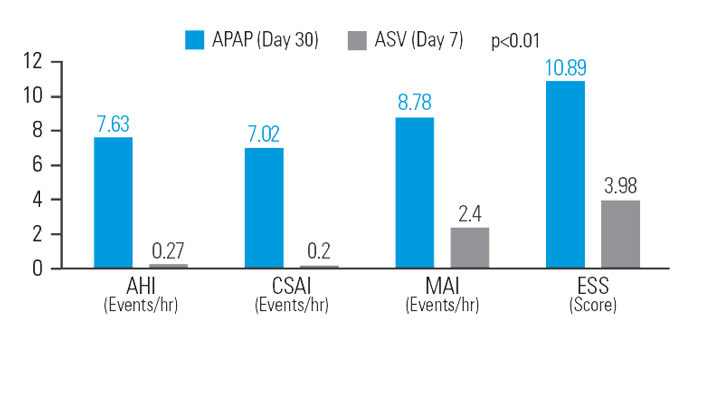
ASV zmniejsza resztkową senność po terapii APAP u pacjentów z mieszanym bezdechem sennym
Po 30 dniach leczenia APAP, ASV zapewnił dodatkową redukcję (w porównaniu do wartości wyjściowej) o 12,9% AHI, 48,5% wskaźnik centralnego bezdechu sennego (CSAI), 26,1% wskaźnik mikro-udarów (MAI) i 37,9% skali senności Epworth (ESS) przy podobnym średnim ciśnieniu.7
[N = 42, badanie sekwencyjne]
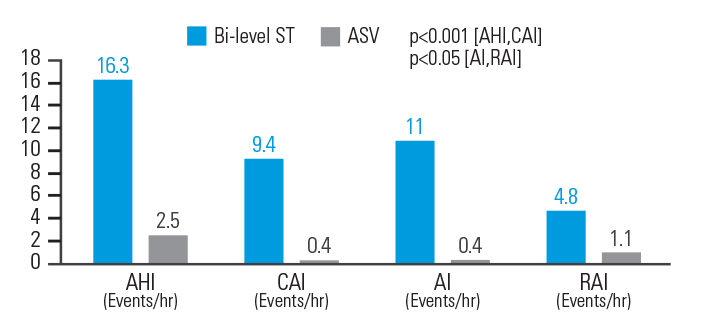
ASV skuteczniej niż BPAP ST redukuje zdarzenia oddechowe w CSA wywołanym opioidami
W przypadku CSA wywołanego opioidami terapia ASV zmniejszyła AHI o 84,7%, wskaźnik centralnego bezdechu (CAI) o 95,7%, wskaźnik bezdechu (AI) o 96,4% i wskaźnik zdarzeń oddechowych (RAI) o 77,1% w porównaniu z BPAP ST. Parametry oddechowe zostały znormalizowane u 83,3% pacjentów korzystających z ASVAuto, ale tylko u 33,3% pacjentów korzystających z BPAP ST.8
[N = 18, badanie prospektywne, randomizowane, naprzemienne, z poliomnografią].
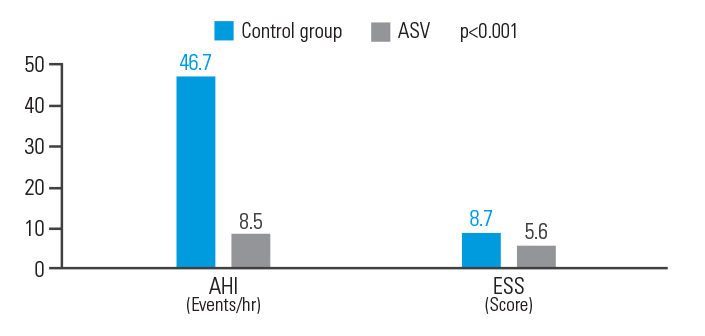
ASV poprawia AHI i ESS u pacjentów po ostrym udarze niedokrwiennym mózgu
Terapia ASV poprawiła rokowanie u pacjentów po ostrym udarze niedokrwiennym z CSA, zmniejszając AHI o 81,8% i ESS o 35,6%.9
[N = 15, analiza retrospektywna jednoośrodkowa].
ASV poprawia rzut serca i prognozę w niewydolności serca z zachowaną frakcją wyrzutową*
Wyniki prospektywnych badań randomizowanych i obserwacyjnych obejmujących pacjentów z niewydolnością serca (które zostały już zaprezentowane i wkrótce zostaną opublikowane) wskazują, że terapia ASV może być korzystna u pacjentów z niewydolnością serca z zachowaną frakcją wyrzutową oraz u pacjentów z CSA ze współistniejącym obturacyjnym bezdechem sennym.10 Obecnie nie ma dowodów na to, że pacjenci ci byliby narażeni na jakiekolwiek ryzyko wynikające z terapii ASV.

Badania kliniczne ASV
Przestawienie pacjentów z uporczywym lub nagłym CSA z CPAP na ASV może poprawić stosowanie się do zaleceń terapii.

Jak postępować z pacjentami z centralnym bezdechem sennym?
Poznaj rozwiązanie Resmed Adaptive Servo-Ventilation (ASV)*, które zapewnia harmonię, bezpieczeństwo i komfort.
Referencje:
* Terapia ASV jest przeciwwskazana u pacjentów z przewlekłą, objawową niewydolnością serca (NYHA 2-4) ze zmniejszoną frakcją wyrzutową lewej komory (LVEF ≤ 45%) i umiarkowanym lub ciężkim dominującym centralnym bezdechem sennym.
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1):Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome? Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81.
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: „The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses”. Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61.
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016.
- AirCurve 10 CS PaceWave clinical manual July 2015.
- Morgenthaler et al. The Complex Sleep Apnea Resolution Study, Sleep, Vol. 37, No. 5, 2014.
- Su et al. Adaptive pressure support servoventilation: a novel treatment for residual sleepiness associated with central sleep apnea events, Sleep Breath, 2011;15:695-699.
- Cao et al. A Novel Adaptive Servoventilation (ASVAuto) for the Treatment of Central Sleep Apnea Associated with Chronic Use of Opioids, Journal of Clinical Sleep Medicine, Vol. 10, No. 8, 2014.
- Brill et al. Adaptive servo-ventilation as treatment of persistent central sleep apnea in post-acute ischemic stroke patients, Sleep Medicine 15, 2014;1309-1313.
- Bitter T et al. Eur Respir J 2010; 36: 385–392 06 Yoshihisa et al. European Journal of Heart Failure doi:10.1093/eurjhf/hfs197










