Zrozumieć terapię wysokoprzepływową w warunkach domowych
Terapia wysokoprzepływowa może przynieść ulgę w przewlekłych objawach POChP, takich jak kaszel z produkcją wydzieliny – objawach, które mogą być trudne do pokonania za pomocą standardowych metod leczenia. Poznaj podstawowe funkcje i mechanizmy działania tej terapii oddechowej i dowiedz się, w jaki sposób można ją stosować obok lub jako alternatywę dla innych metod leczenia POChP.
Na tej stronie odnosimy się wyłącznie do terapii wysokoprzepływowej w warunkach domowych, która jest prowadzona przez kaniulę nosową.
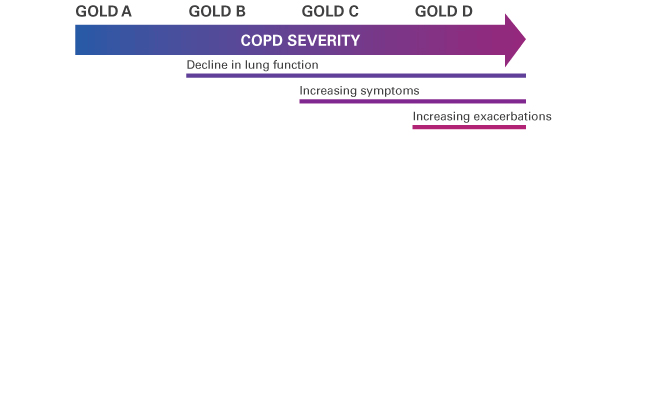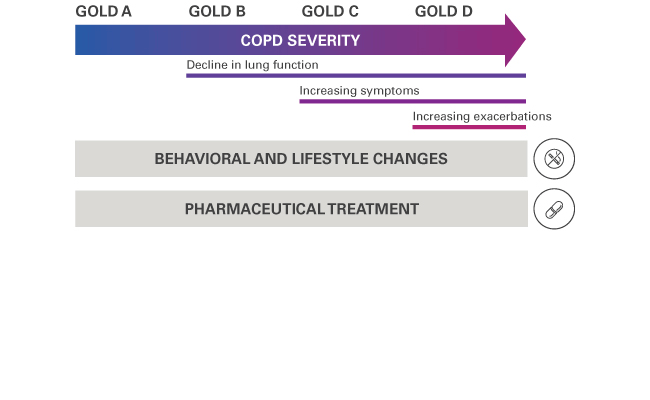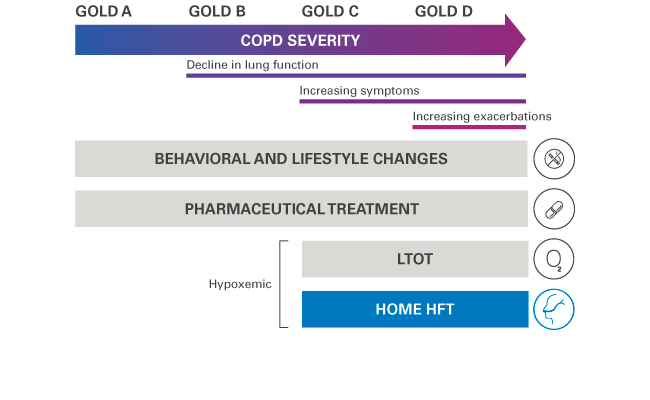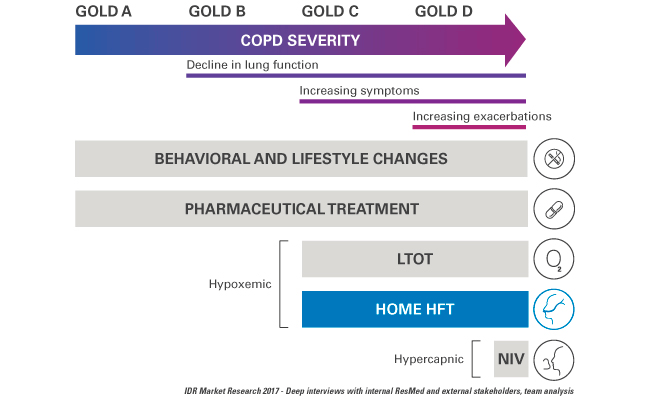
Domowa terapia wysokoprzepływowa (HFT) i schemat leczenia POChP GOLD
HFT wykazuje korzystne efekty u pacjentów z POChP z hipoksemią i częstymi zaostrzeniami w stadiach C i D* wg GOLD.1,6,7 Pacjenci z POChP w stadium B wg GOLD również mogą osiągnąć korzyści w postaci złagodzenia objawów.6 HFT może być prowadzona z tlenem lub bez.

Główne cechy terapii wysokoprzepływowej w warunkach domowych
Terapia HFT jest przeznaczona do stosowania z kaniulą nosową o wysokim przepływie (NHFC). Dostarcza ona nawilżoną mieszaninę powietrza, z tlenem lub bez, ogrzaną do temperatury od 31°C do 37°C. Domowa terapia HFT w stanach przewlekłych jest zazwyczaj prowadzona z przepływem 20-40 l/min. W razie potrzeby można dodać tlen w ilości do 15 l/min. Stosowana konfiguracja zależy od potrzeb pacjenta.
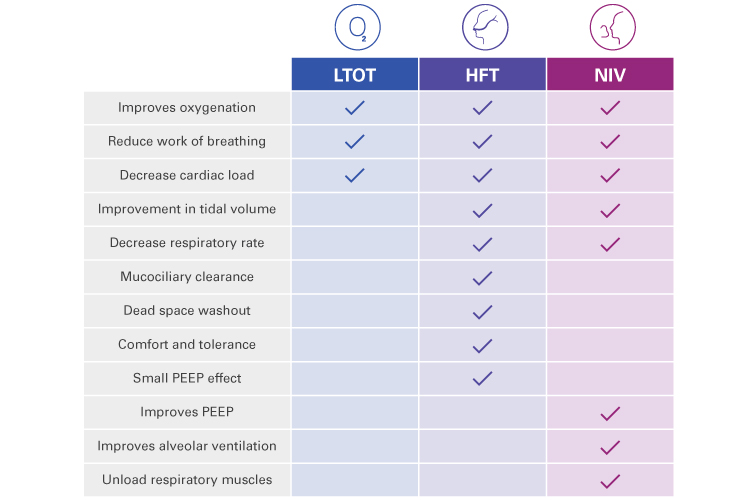
Terapia LTOT, HFT i NIV w warunkach domowych: podobieństwa i różnice
LTOT, HFT i NIV mogą być stosowane oddzielnie lub łącznie w ramach domowego leczenia pacjentów z POChP.
- LTOT, HFT i NIV w warunkach domowych mogą poprawić oksygenację, zmniejszyć pracę oddechową i zredukować obciążenie serca.
- HFT i NIV w warunkach domowych mogą również poprawić objętość oddechową, zmniejszyć częstość oddechów i zmniejszyć PEEP.
- HFT może poprawić klirens śluzowo-rzęskowy i martwej przestrzeni, co zwiększa komfort i sprzyja lepszej tolerancji.
- NIV w warunkach domowych pozwala pacjentom z POChP odnieść korzyści z poprawy wentylacji pęcherzykowej i zmniejsza obciążenie mięśni oddechowych.
Różnica między terapią wysokoprzepływową z tlenem w szpitalu (HFOT) a terapią wysokoprzepływową (HFT) w warunkach domowych.
Szpitale powszechnie stosują wysokoprzepływową tlenoterapię u pacjentów w stanie ostrym jako alternatywę dla wentylacji mechanicznej. HFOT dostarcza wysokie stężenia tlenu i wymaga wysokiego stopnia nawilżenia, aby uniknąć uczucia suchości i dyskomfortu. W przypadku domowego HFT celem jest ułatwienie oddychania pacjentom przewlekle chorym poprzez dostarczanie im ogrzanego, nawilżonego powietrza. Tlen nie jest kluczowym składnikiem HFT, może być jednak dodany, jeśli pacjent posiada zalecenie tlenoterapii długoterminowej (LTOT).
Często zadawane pytania dotyczące terapii wysokoprzepływowej w warunkach domowych
Tak, systemy do terapii wysokoprzepływowej zostały zaprojektowane do użytku domowego. Ich konstrukcja umożliwia łatwą obsługę i szkolenie w zakresie użytkowania w domu.
Nawilżanie odgrywa ważną rolę w HFT, ponieważ zwiększa komfort pacjenta i tolerancję. Bez nawilżania w celu zapewnienia odpowiedniej wilgotności gazów, terapia wysokoprzepływowa byłaby niekomfortowo zimna i sucha.
Domowa terapia wysokoprzepływowa może być stosowana w ciągu dnia i/lub w nocy. Godziny użytkowania różnią się w zależności od potrzeb i stanu pacjenta.
Według ankiety internal Resmed survey, przeprowadzonej przez firmę Resmed, 77% specjalistów opieki zdrowotnej przepisało domową terapię wysokoprzepływową pacjentom z POChP cierpiącym na hipoksemię przez 8 lub więcej godzin w ciągu dnia.10
Domowa terapia wysokoprzepływowa może być zalecana pacjentom z POChP cierpiącym na hipoksemię i przewlekły kaszel z obecnością wydzieliny. Więcej informacji na temat badań nad HFT dla tej populacji docelowej można znaleźć tutaj.
Nie. HFT można uznać za terapię uzupełniającą w zależności od potrzeb pacjenta. Niniejsza sekcja wyjaśnia różnice między terapiami HFT i PAP.
Terapia wysokoprzepływowa może być prowadzona z dodatkowym tlenem lub bez niego, w zależności od potrzeb pacjenta. Tlen może być podawany z przepływem do 15 l/min.
HFT nie jest odpowiednia dla pacjentów z hiperkapnią, ponieważ nie zapewnia wentylacji ani wsparcia ciśnieniowego. Niemniej jednak, pacjenci z hiperkapnią, którzy stosują wentylację nieinwazyjną (NIV) mogą zauważyć, że HFT zwiększa ich poziom komfortu podczas przerwy od NIV.9
HFT może zapewnić regulowany przepływ 10-60 l/min w temperaturze 31-37°C. Poziomy nawilżania można również dostosować w celu poprawy komfortu i kontroli kondensacji.
Badania pokazują, że HFT może zacząć przynosić zauważalne efekty po 1-2 godzinach stosowania6,7 i że około 6 godzin stosowania, głównie w nocy, może stanowić odpowiedni cel dobowy.6
Tak, terapia wysokoprzepływowa może być stosowana zarówno w czasie snu, jak i czuwania. Według wewnętrznej ankiety przeprowadzonej przez firmę Resmed, 77% specjalistów opieki zdrowotnej zaleciło domową terapię wysokoprzepływową pacjentom z POChP cierpiącym na hipoksemię zarówno w czasie snu, jak i w ciągu dnia Resmed internal survey.10
Tak. Przepływ i nawilżanie mają pozytywny wpływ na szczytowy przepływ wdechowy, a tlen jest dostarczany bardziej efektywnie podczas terapii, co ma znaczenie podczas wysiłku fizycznego.3 Wykazano, że HFT zmniejsza duszność w trakcie wysiłku fizycznego.2-4 Ponieważ nawilżacz z podgrzewaniem zawiera wodę, należy zawsze zachować ostrożność podczas przenoszenia urządzenia.8
Nie, urządzenie HFT nie może być używane podczas transportu, np. w samolocie, samochodzie lub na wózku inwalidzkim. Wynika to z ryzyka przedostania się wody do dróg oddechowych lub rozlania wody na urządzenie i jego uszkodzenia.
Poziom hałasu różni się w zależności od urządzenia i ustawień. Urządzenia do domowej terapii wysokoprzepływowej są przeznaczone do stosowania podczas snu i pozwalają pacjentom rozmawiać i angażować się w codzienne życie podczas terapii. Głośność pracy urządzenia Lumis HFT ResMed wynosi 38 dBA +/- 2 dBA z obwodem ClimateLineAir i 39 dBA +/- 2 dBA, gdy jest ono używane z obwodem ClimateLineAir oraz tlenem o przepływie 5 l/min (pomiar w trybie HFT zgodnie z normą ISO 80601-2-74:2017).
Niniejsza treść jest przeznaczona wyłącznie dla specjalistów opieki zdrowotnej. Odpowiednie informacje dotyczące wszelkich ostrzeżeń i środków ostrożności, które należy wziąć pod uwagę przed i w trakcie stosowania produktów, znajdują się w instrukcjach użytkowania i klinicznych.
* Wytyczne GOLD COPD z 2023 r. wyróżniają obecnie trzy grupy GOLD – „A”, „B” i „E”. Grupa „E” (wcześniej grupy C i D) to pacjenci z częstymi zaostrzeniami (zdefiniowanymi jako 2 lub więcej w ciągu ostatnich 12 miesięcy lub 1 zaostrzenie wymagające hospitalizacji).
- Hasani A, et al. Domiciliary humidification improves lung mucociliary clearance in patients with bronchiectasis. Chron Respir Dis 2008;5:81-86.
- Cirio S, Piran M, Vitacca M, Piaggi G, Ceriana P, Prazzoli M, et al. Effects of heated and humidified high flow gases during high-intensity constant load exercise on severe COPD patients with ventilatory limitation. Respiratory Medicine 2016;118:128–32.
- Neunhäuserer D, Steidle-Kloc E, Weiss G, Kaiser B, Niederseer D, Hartl S, et al. Supplemental Oxygen During High-Intensity Exercise Training in Nonhypoxemic Chronic Obstructive Pulmonary Disease. The American Journal of Medicine 2016;129(11):1185–93.
- Chatila W, Nugent T, Vance G, Gaughan J, Criner GJ. The Effects of High- Flow vs Low-Flow Oxygen on Exercise in Advanced Obstructive Airways Disease. Chest 2004;126(4):1108–15.
- Fraser JF, et al. Nasal high flow oxygen therapy in patients with COPD reduces respiratory rate and tissue carbon dioxide while increasing tidal and end-expiratory lung volumes: a randomised crossover trial. Thorax 2016;71:759-761.
- Storgaard LH, et al. Long-term effects of oxygen-enriched high-flow nasal cannula treatment in COPD patients with chronic hypoxemic respiratory failure. Int J Chron Obstruct Pulmon Dis 2018;13:1195-1205.
- Rea H, et al. The clinical utility of long-term humidification therapy in chronic airway disease. Respir Med 2010;104:525-533.
- Nagata K, Kikuchi T, Horie T, Shiraki A, Kitajima T, Kadowaki T, et al. Domiciliary High-Flow Nasal Cannula Oxygen Therapy for Stable Hypercapnic COPD Patients: A Multicenter, Randomized Crossover Trial. Annals of the American Thoracic Society. 2017.
- Spoletini G, Mega C, Pisani L, Alotaibi M, Khoja A, Price LL, Blasi F, Nava S, Hill NS. High-flow nasal therapy vs standard oxygen during breaks off noninvasive ventilation for acute respiratory failure: A pilot randomized controlled trial. J Crit Care. 2018 Dec;48:418-425. doi: 10.1016/j.jcrc.2018.10.004. Epub 2018 Oct 5. PMID: 30321833.
- Resmed customer survey of healthcare professionals, conducted between 18/03/2021 – 31/06-2021 – Data on file; ID C306968